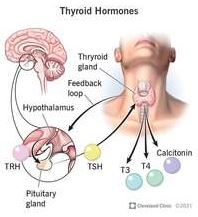
La thyroïde est cette petite glande en forme de papillon située à la base du cou, devant la trachée. Elle joue un rôle crucial dans notre métabolisme grâce à la production d’hormones. Elle produit notamment les hormones thyroïdiennes T4 (Thyroxine, forme inactive de l’hormone, avec quatre atomes d’iode) et T3 (Triiodothyronine, la forme active, avec 3 atomes d’iode), mais aussi la calcitonine, qui aide à réguler les niveaux de calcium dans le sang.
La T4, qui est une forme de « réserve » est produite en plus grande quantité que la T3 (la thyroïde produit environ 90% de T4 pour 10% de T3). Le fonctionnement de la thyroïde est régulé au niveau du cerveau par l’hypophyse et l’hypothalamus. L’hypothalamus agit sur l’hypophyse, qui va produire différentes hormones, dont la fameuse TSH (Thyroid Stimulating Hormon) que vous avez dû voir apparaitre dans vos bilans sanguins. Cette TSH va donc stimuler la thyroïde afin qu’elle produise les hormones thyroïdiennes qui seront libérées dans la circulation sanguine. La T4 sera transformée en T3, la forme active, majoritairement dans les tissus périphériques (notamment foie, reins, muscles…).
Parmi les fonctions importantes des hormones thyroïdiennes : la régulation du métabolisme de base (i.e. les calories que nous brûlons au quotidien au repos) (ce qui va donc avoir un impact important sur la régulation du poids), notre fréquence cardiaque, notre température corporelle…
Quand la thyroïde dysfonctionne
Parmi les dysfonctionnements thyroïdiens, on peut rencontrer des hypothyroïdies (sous-activité de la glande), ou à l’inverse hyperthyroïdie (suractivité de la glande). Dans les cas d’hypothyroïdie, les manifestations les plus fréquentes vont être une fatigue, une prise de poids qui semble décorrélée de l’alimentation et niveau de sédentarité, transit ralenti (constipation), frilosité, sécheresse cutanée, troubles de la mémoire et de la concentration… Parfois un goitre (augmentation du volume de la thyroïde). Il peut aussi y avoir des troubles de l’humeur, mélancolie voire dépression, douleurs dans les articulations.
On s’intéresse aujourd’hui au cas de la thyroïdite d’Hashimoto qui est l’UNE des causes d’hypothyroïdie mais pas la seule (il peut y avoir hypothyroïdie sans caractère d’auto-immunité).
Le cas particulier de la thyroïdite d’Hashimoto
La thyroïdite d’Hashimoto tire son nom du médecin japonais Hakaru Hashimoto qui fut le premier à décrire cette affection en 1912. Il s’agit donc d’une maladie auto-immune chronique qui affecte la thyroïde et c’est l’une des causes les plus courantes d’hypothyroïdie. Dans ce cas particulier, le système immunitaire attaque la thyroïde, ce qui entraine une inflammation et une destruction progressive des tissus de la thyroïde, l’empêchant de produire correctement et suffisamment les hormones thyroïdiennes.
Les femmes sont les plus concernées puisque la thyroïdite d’Hashimoto touche environ 10 femmes pour un homme, et survient le plus souvent entre l’âge de 20 et 30 ans. Les troubles peuvent aussi commencer par un épisode d’hyperthyroïdie, mais la maladie évoluera toujours vers l’hypothyroïdie.
On distingue deux types d’anticorps pouvant être produits dans le cas d’Hashimoto, les anticorps anti-peroxydase (ou anti-TPO, enzyme intervenant dans la synthèse des hormones thyroïdiennes à partir de l’acide aminé tyrosine), et les anticorps anti-thyroglobuline (protéine produite par les thyréocytes (cellules folliculaires de la thyroïde) en amont des hormones T4 et T3).
On considère aujourd’hui que trois conditions doivent être réunies pour qu’une maladie auto-immune se développe :
- La présence de gènes de prédisposition pour le développement de cette pathologie. Hashimoto apparaît souvent chez plusieurs membres d’une même famille (donc si toutefois vous avez des signes cliniques, et que l’un des membres de votre famille directe est concerné, il peut être judicieux d’explorer en détail la fonction thyroïdienne avec votre médecin)
- L’existence d’une hyperperméabilité intestinale (encore appelé « Leaky Gut », c’est-à-dire que la muqueuse intestinale ne joue plus correctement son rôle barrière et laisse passer des éléments (issus de la lumière intestinale) vers la circulation sanguine, qu’elle ne devrait en principe pas laisser passer. Pour rappel, 60 à 70 % du système immunitaire est situé dans l’intestin.
- Un environnement propice, notamment en ce qui concerne l’exposition à des perturbateurs endocriniens par exemple, qui peuvent modifier l’expression de nos gènes.

Parmi les autres facteurs potentiellement impliqués :
- Des carences nutritionnelles. Par exemple, de faibles apports en iode ou une carence en certains minéraux comme le sélénium, le zinc, le fer (voir plus loin), ce qui peut entraîner une inflammation de la thyroïde.
- Certains épisodes infectieux viraux (virus d’Epstein-Barr ou EBV, responsable de la mononucléose, le cytomégalovirus, le virus de l’herpès, le papillomavirus, ou des infections bactériennes, dont la Borrelia, responsable de la maladie de Lyme). Ces infections vont entrainer un dysfonctionnement immunitaire et potentiellement contribuer au déclenchement de l’auto-immunité.
- Des hypersensibilités alimentaires : notamment vs le gluten, les fractions protéiques des produits laitiers. Le Dr Claeys, auteur de plusieurs ouvrages sur la thyroïde, indique qu’il constate une réelle relation entre hypothyroïdie, Hashimoto en particulier, et les hypersensibilités alimentaires, qui ont été multipliées par 3 en 30 ans. Donc en cas d’Hashimoto (ou tout autre pathologie auto-immune), le fait de limiter voire supprimer ces aliments peut être favorable.
- Les fluctuations hormonales : une modification significative des concentrations des hormones sexuelles pendant la grossesse et la ménopause pourrait aussi être un facteur prédisposant (j’ai en effet rencontré au cabinet un certain nombre de femmes dont la maladie auto-immune s’était déclenchée post-grossesse).
Qu’entend-on par auto-immunité ?
Pour rester simple, on parle d’auto-immunité lorsque le système immunitaire, censé nous défendre contre des agents agresseurs (virus, bactéries, parasites…), se retourne contre notre propre organisme. Dans le cas d’Hashimoto, le système immunitaire produit des anticorps s’attaquant à la thyroïde. Mais comment se déclenche-t-elle ? Depuis quelque temps est apparue la théorie du mimétisme moléculaire : les éléments immunogènes (fragments protéiques de bactéries, ou même alimentaires) contiennent des séquences qui ressemblent à celles de protéines du soi. Il y a alors une réaction croisée du fait de cette similitude. De fait, plus la muqueuse intestinale, qui a normalement un rôle barrière, sera dysfonctionnelle et hyper perméable, plus le système immunitaire sera susceptible d’être stimulé par des éléments externes passant dans la circulation sanguine. C’est pour cette raison que l’hyperperméabilité intestinale était évoquée au début de cet article comme l’un des 3 conditions pour que la maladie auto-immune se déclenche.
Focus sur le digestif
Comme indiqué précédemment, une hypothyroïdie est souvent associée à de la constipation. Mais cela peut aussi induire des troubles digestifs en amont. Une hypothyroïdie semble en effet retarder la vidange gastrique. Mais surtout, elle s’accompagne souvent d’une diminution de la sécrétion d’acide chlorhydrique par l’estomac. Or, l’acide chlorhydrique est important non seulement pour une bonne digestion des protéines, mais il aide aussi à absorber la vitamine B12, le fer, le calcium alimentaire, etc. Or, le fer et la vitamine B12 étant importants pour la synthèse des globules rouges, cela peut induire une anémie. En résumé, qui dit hypothyroïdie, dit potentiellement hypochlorhydrie, diminution de l’assimilation du fer et de la vitamine B12, et donc potentiellement anémie ! (renforçant encore la fatigue).
Par ailleurs, comme évoqué plus haut, le foie est l’un des principaux lieux de transformation de la T4 en T3. Selon le Dr Claeys, on retrouve souvent chez les personnes présentant une thyroïdite d’Hashimoto des calculs biliaires (les hormones thyroïdiennes ont une influence sur la composition de la bile et en cas d’hypothyroïdie, l’excrétion des selles biliaires est diminuée).
Importance de certains micronutriments
La T4 est transformée en T3 active par différentes enzymes, des déiodases (1, 2 et 3), ayant pour point commun de nécessiter du sélénium et du zinc pour fonctionner. Sans sélénium et sans zinc, pas de conversion de T4 en T3 ! le Fer sera également important pour le bon fonctionnement de la thyroïde (donc aux personnes chroniquement fatiguées, mais en carence chronique de fer, comprenez que la priorité est de rétablir un bon taux de ferritine, sans cela, c’est peine perdue !) (à noter que le manque de fer induit de la fatigue par plusieurs autres mécanismes que celui impliquant la thyroïde).
Néanmoins, il est important de ne pas s’auto-supplémenter sans bilan sanguin préalable. Notamment pour le zinc, le fer, le sélénium. S’il est important d’avoir un bon statut en zinc pour soutenir le bon fonctionnement du système immunitaire, un excès peut à l’inverse le déprimer. Le fer apporté en excès devient pro-oxydant, avec des effets délétères. Le sélénium, quant à lui, en quantité trop importante devient toxique. Pas de supplémentation à l’aveugle donc !
Enfin, autre nutriment important pour la synthèse d’hormones thyroïdiennes, l’iode puisque c’est un composant de base de l’hormone. Le fait est qu’aujourd’hui nombre de personnes consomment de moins en moins de poissons et de produits de la mer. Donc, la carence en iode est fréquente, pouvant contribuer à une hypothyroïdie (sans forcément auto-immunité).
Il existe cependant des avis controversés quant à la supplémentation en Iode dans les cas d’Hashimoto, certains médecins considérant qu’il est important d’apporter un minimum d’iode alors que d’autres conseillent à l’inverse de l’éviter. En tous les cas, il est important là encore de réaliser des dosages préalables (iode urinaire, à voir avec votre médecin).
Enfin, la vitamine D est également importante pour le bon fonctionnement de la thyroïde (sans compter qu’elle régule le système immunitaire, l’empêchant de s’emballer). D’un point de vue micronutritionnel, on vise un taux entre 50 et 70 ng/ml (alors que je vois le plus souvent sans supplémentation des taux inférieurs à 30, ce même en été !) Il est donc primordial de se supplémenter pendant l’automne / hiver (là encore de préférence bilan à l’appui) non seulement vs le manque d’ensoleillement, mais aussi avec l’âge, on synthétise moins facilement sa propre vitamine D.

Un manque de diagnostic
Le diagnostic par les médecins est souvent délicat. D’une part car en France, le bilan sanguin se cantonne le plus souvent au dosage de la TSH (à leur décharge, les médecins se font taper sur les doigts par l’assurance maladie s’ils prescrivent trop souvent des dosages de T4 et T3). Mais aussi, on considère souvent que tant que les résultats de TSH sont dans les normes labo (de 0,4 et 4 mUI/L), tout va bien (d’un point de vue micronutritionnel, on considère qu’une valeur « santé » de la TSH est inférieure à 2 mUI/L). De même pour les valeurs de T4 et T3.
Le Dr Claeys évoque le concept d’hypothyroïdisme intracellulaire (Taux de TSH et T4 sanguines dans les normes, T3 sanguine légèrement réduite mais toujours dans les normes) mais le taux de T3 atteignant réellement les cellules serait fortement réduit (c’est pourquoi les médecins en médecine fonctionnelle recommandent plutôt les dosages des T4 et T3 urinaires, partant du principe que ce qui n’est pas utilisé par les cellules est excrété). Il est donc fréquent de voir des sujets avec des taux sanguins normaux, mais présentant toujours des signes cliniques d’hypothyroïdie.
Les traitements allopathiques
Côté médical, en cas d’hypothyroïdie avérée, l’approche allopathique va être d’apporter des hormones thyroïdiennes. En France, différents traitements sont proposés, soit à base de T4 seule (le classique Levothyrox), soit un mélange de T4 et T3 (Euthyral). A noter que chez certaines personnes sous Levothyrox (donc T4 inactive, qui doit encore être transformée en T3 dans l’organisme), il subsiste toujours des signes d’hypothyroïdie. Cela relève d’un manque de conversion de la T4 en T3 (voir carence éventuelle en certains micronutriments évoqués précédemment. On recherche aussi parfois un polymorphisme des enzymes qui transforment la T4 en T3). Si vous prenez un traitement, il sera important de suivre les recommandations de votre médecin par rapport notamment au moment de la prise. Par exemple, on sait qu’il est important de prendre le Levothyrox le matin à jeun, car l’absorption de la T4 est assez mauvaise. Il peut y avoir aussi des interactions avec certains médicaments, par exemple les antiacides à base d’aluminium, les IPP, certains laxatifs, l’insuline, les hypoglycémiants, les anticoagulants, certains antidépresseurs, etc. A discuter avec votre médecin.
Par ailleurs, en cas d’hypothyroïdie, attention aux aliments goitrogènes, qui bloquent l’utilisation de l’iode. C’est le cas des crucifères (choux-fleurs, choux de Bruxelles, toutes les variétés de choux, etc.) mais aussi le manioc, le millet, les arachides et le soja (certains mentionnent également le colza, voire l’huile de colza). A noter que la cuisson minimise le potentiel goitrogène.
Il est aussi important de protéger sa thyroïde des perturbateurs endocriniens. Pour rappel, certains pesticides peuvent jouer le rôle de perturbateurs endocriniens. Attention aussi à tout ce que vous utilisez en cuisine, comme les ustensiles de cuisson (poêles, casseroles, spatules, etc.) Attention aux revêtements antiadhésifs qui contiennent des molécules qui peuvent agir comme des perturbateurs endocriniens. Utilisez des matériaux inertes (inox, verre, céramique, bois…).

Attention également aux métaux lourds, qui peuvent agir là aussi comme des perturbateurs endocriniens (côté poissons gras, limitez la consommation de thon, espadon, saumon… privilégiez les petits poissons gras comme les sardines, maquereaux, anchois…).
Vous l’aurez donc compris, tout ceci est très complexe (sans doute rien de plus complexe que le système endocrinien !) En cas de manifestations cliniques telles que celles évoquées précédemment, il peut être judicieux de parler de votre thyroïde avec votre médecin afin de faire une exploration adaptée… Sans toutefois oublier tous les aspects micronutritionnels qui ne sont malheureusement pas considérés par la médecine allopathique !
Pour aller plus loin, l’excellent ouvrage du Dr Benoit Claeys, En finir avec la thyroïdite de Hashimoto


Laisser un commentaire