Pour rappel, le foie est un organe ayant une fonction centrale dans notre organisme (et l’on ne prend pas suffisamment conscience qu’il faut en avoir soin !) :
- Une fonction exocrine : Il produit la bile, qui sera ensuite stockée dans la vésicule biliaire pour être libérée au moment des repas contenant des matières grasses (la bile aide en effet à leur bonne digestion)
- Diverses fonctions endocrines :
- Une fonction de synthèse et de dégradation des lipides
- Une fonction de synthèse protéique (notamment l’albumine et des protéines de la coagulation sanguine).
- Une fonction de glycogénèse (production de glycogène, forme de stockage du glucose) mais aussi de glycogénolyse (libération de glucose à partir du glycogène, lorsque les taux de glucose sanguin sont bas par exemple)
- Et non des moindres, des fonctions de détoxification !
La stéatose non alcoolique du foie (NAFLD pour Non Alcoholic Fatty Liver Disease) se caractérise par une accumulation excessive de graisses dans le foie sous forme de triglycérides (>5% des hépatocytes montrent une atteinte à l’analyse histologique) (d’où la désignation courante de « foie gras »). Alors que la stéatose est classiquement favorisée par une consommation excessive d’alcool, la NAFLD n’est quant à elle pas liée à la consommation excessive de boissons alcoolisées, d’où son appellation.
A partir de la stéatose, on distingue divers degrés de progression :
- La stéatose « simple »
- La NASH (stéato-hépatite non alcoolique), qui est un degré plus sévère de la NAFLD, avec des lésions des cellules hépatiques et la présence d’inflammation.
- La NASH avec fibrose : il y a formation d’un tissu cicatriciel en raison d’une inflammation chronique (la fibrose est graduée en cinq stades (0 à 4), le stade 4 correspondant à la cirrhose)
- La NASH avec fibrose et cirrhose : stade atteint après des années d’inflammation chronique du foie si rien n’a été mis en place.
A noter que les deux premiers stades sont encore réversibles, avec des mesures d’hygiène de vie appropriées, comme nous l’abordons plus loin.
Données épidémiologiques
Selon la WGO (World Gastroenterology Organisation), sur les deux dernières décennies, la stéatose hépatique non alcoolique (NAFLD) et la stéato-hépatite non alcoolique (NASH) représentent la première cause des maladies hépatiques dans les pays occidentaux. Le taux de NAFLD a même doublé ces 20 dernières années, alors que celui d’autres maladies hépatiques chroniques est resté stable ou en baisse. Il serait d’ailleurs plus adapté de parler de mode d’alimentation occidental plus que de pays occidentaux, puisque que l’on observe également une forte représentation de ces pathologies dans les pays du Moyen-Orient, de l’Extrême-Orient, dans les Caraïbes et en Amérique latine (alors même que dans certains pays dans ces régions, le surpoids est plébiscité car signe d’opulence ou de beauté).
La prévalence de la NAFLD à travers le monde varie ainsi selon différents facteurs, en premier lieu les habitudes alimentaires et le mode de vie, les taux d’obésité et de diabète, mais aussi potentiellement d’autres facteurs environnementaux ou génétiques.
En France, selon les statistiques, la stéatose hépatique touche aujourd’hui 20% de la population (source snfge). 90 % des personnes obèses et diabétiques de type 2 sont concernées. La NAFLD est aussi à l’origine de 25 % des cas de cancers hépatiques. La stéatose hépatique devient ainsi un problème de santé majeur dans de nombreuses régions du monde. Aux Etats-Unis, la WGO estimait qu’environ 6 millions de personnes présentaient une progression vers une NASH et que 600 000 souffraient d’une cirrhose liée à une NASH, chiffres qui doivent être aujourd’hui encore plus importants puisque ces données datent de 2012.
La stéatose non alcoolique du foie pourrait aussi selon certains auteurs être à l’origine de cancers extra-hépatiques, au niveau intestinal (colon, œsophage, estomac et pancréas) et extra-intestinal (rein chez l’homme, et sein chez la femme) (Int.J.Mol.Sci. 2016 May 12 ;17(5) DOI: 10.3390/ijms17050717). L’hypothèse serait l’association de la NAFLD avec une inflammation systémique de bas grade, favorable au processus de cancérogénèse.
Mécanismes en jeu
Bien que l’apparition de la NAFLD soit sans doute multifactorielle, la résistance à l’insuline (pré-diabète), avec une composante inflammatoire, joue sans doute un rôle central. Ce qui explique que cette pathologie soit très présente chez les personnes obèses et/ou présentant un diabète de type 2.
Parmi les principaux facteurs de risque, on retrouve donc le surpoids et l’obésité (à noter qu’en France, 1 adulte sur 2 et 1 enfant sur 5 sont en surpoids (Source Ameli 2017)), la résistance à l’insuline et le diabète de type 2, les troubles du bilan lipidique, mais aussi l’hypertension artérielle. On commence plus récemment à s’intéresser au rôle du microbiote (il existerait par exemple des microbiotes produisant de l’éthanol, pouvant donc participer à l’apparition d’une NAFLD. La présence d’une hyperperméabilité intestinale peut aussi déclencher une réaction inflammatoire de bas grade, qui va entrainer in fine une résistance à l’insuline (je ne rentrerai pas dans le détail ici).

Le rôle de l’alimentation
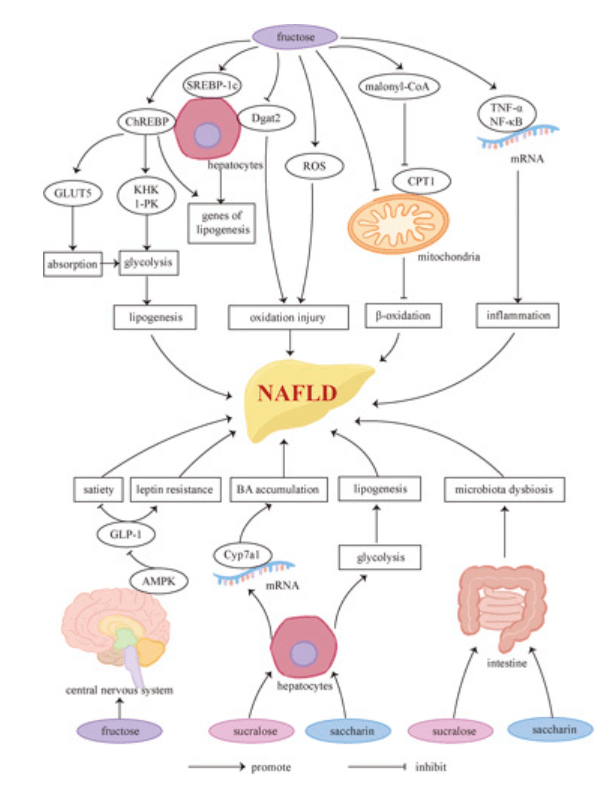
Côté alimentaire, ce qui peut favoriser le stockage excessif de graisses dans le foie est l’apport excessif de calories, un apport trop important en acides gras saturés, ou encore une consommation excessive de fructose (qui fut pourtant largement plébiscité chez les diabétiques car n’étant pas métabolisé de la même façon que le glucose, il n’influe pas directement sur la glycémie. Voir cet article où je vous expliquais en détail pourquoi le fructose (et tous ses petits amis sirop de glucose-fructose, sucre inverti…etc.) ne sont pas vraiment des alliés. Pour résumer, la consommation excessive de fructose induit une lipogénèse (une production de lipides) de novo et réduite la bêta-oxydation des acides gras (processus qui permet de consommer les matières grasses pour produire de l’énergie), menant à l’accumulation de ces matières grasses dans le foie.
Ci-dessous un schéma expliquant (de façon très détaillée !) dans quelle mesure le fructose et d’autres édulcorants (sucralose et saccharine notamment), peuvent conduire à la NAFLD (je ne rentrerai pas dans le détail des réactions métaboliques).
Comment la dépister
Il n’y a le plus souvent pas de symptômes en cas de NAFLD ou NASH. Néanmoins, la WGO recommande un bilan plus poussé dans les cas suivants :
- Obésité, surtout si IMC >35
- Diabète de type 2
- Syndrome métabolique
- Apnée du sommeil
- Alcoolisme
- Elévation chronique des enzymes hépatiques (AST/ALT), non expliquée autrement
A noter toutefois que ces enzymes hépatiques peuvent rester normales chez 10% des patients présentant une stéatose hépatique non alcoolique.
Au plan médical, le diagnostic d’une stéatose hépatique se fait généralement par imagerie (échographie ou scanner), potentiellement associée à certaines analyses biologiques.
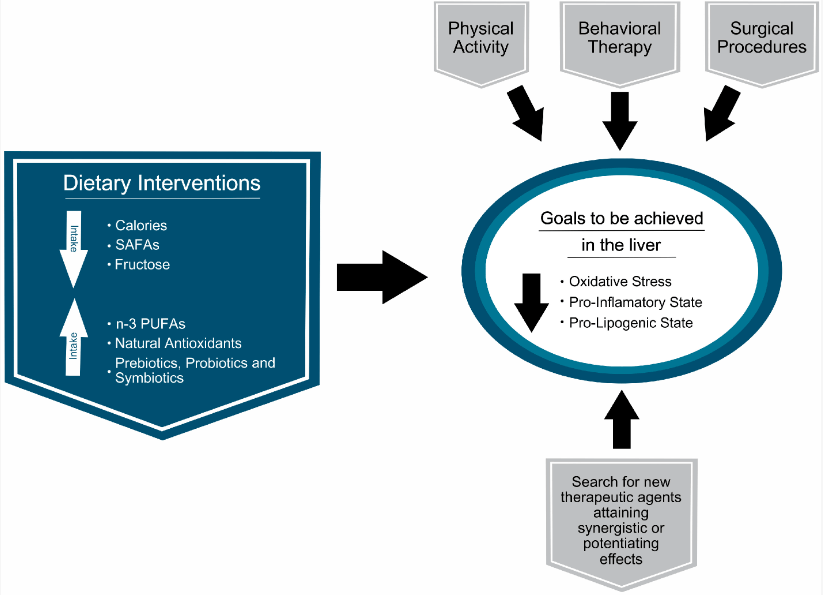
Que faire en cas de stéatose hépatique ?
Actuellement, il n’existe aucun traitement médicamenteux approuvé ciblant spécifiquement la NAFLD/NASH (les traitements médicamenteux ciblent dans ce cas le diabète de type 2 potentiellement associé, l’hyperlipidémie et les risques cardiovasculaires).
Une modification de l’hygiène de vie (alimentation, activité physique) est primordiale pour stopper le processus. Tout comme je vous avais indiqué dans cet article que le diabète de type 2 était réversible, la NAFLD et NASH dans leurs stades précoces sont également réversibles, sous condition de mettre en place les changements adéquats.
L’objectif est en premier lieu une réduction de l’excès de poids : il a été démontré qu’une perte de poids de 5 à 10% permet déjà d’améliorer l’histologie (aspect des cellules) et le taux d’enzymes hépatiques (pas le niveau de fibrose en revanche). Les chances de succès sont majorées en associant la perte de poids à une activité physique régulière. Cette perte de poids sera en effet favorable à l’amélioration de la résistance à l’insuline.
La résistance à l’insuline peut par ailleurs être abordée directement via des changements alimentaires adéquats (fenêtres alimentaires plus longues, choix d’aliments à bas index glycémique, ce afin d’éviter les pics répétés de glycémie et donc la sollicitation trop importante du pancréas qui doit surproduire de l’insuline (cette hyper-insulinémie fréquente étant l’une de causes de l’apparition de la résistance à l’insuline…), ainsi qu’une approche micronutritionnelle (apport de divers nutriments permettant d’améliorer la sensibilité à l’insuline).
L’inflammation sera abordée là aussi via des changements alimentaires adéquats (réduction des catégories d’aliments pro-inflammatoires, et apport en antioxydants).
Pour conclure, la stéatose non hépatique du foie pourrait bien devenir la maladie du siècle compte tenu de nos modes alimentaires, et de la progression constante du surpoids, de l’obésité et des diabètes de type 2. La bonne nouvelle est que cela peut être prévenu, avec une hygiène de vie adaptée, ou en cas d’apparition, abordé via la nutrition et la micronutrition.
N’hésitez pas à me contacter pour davantage d’informations !

Laisser un commentaire